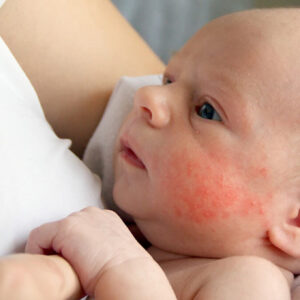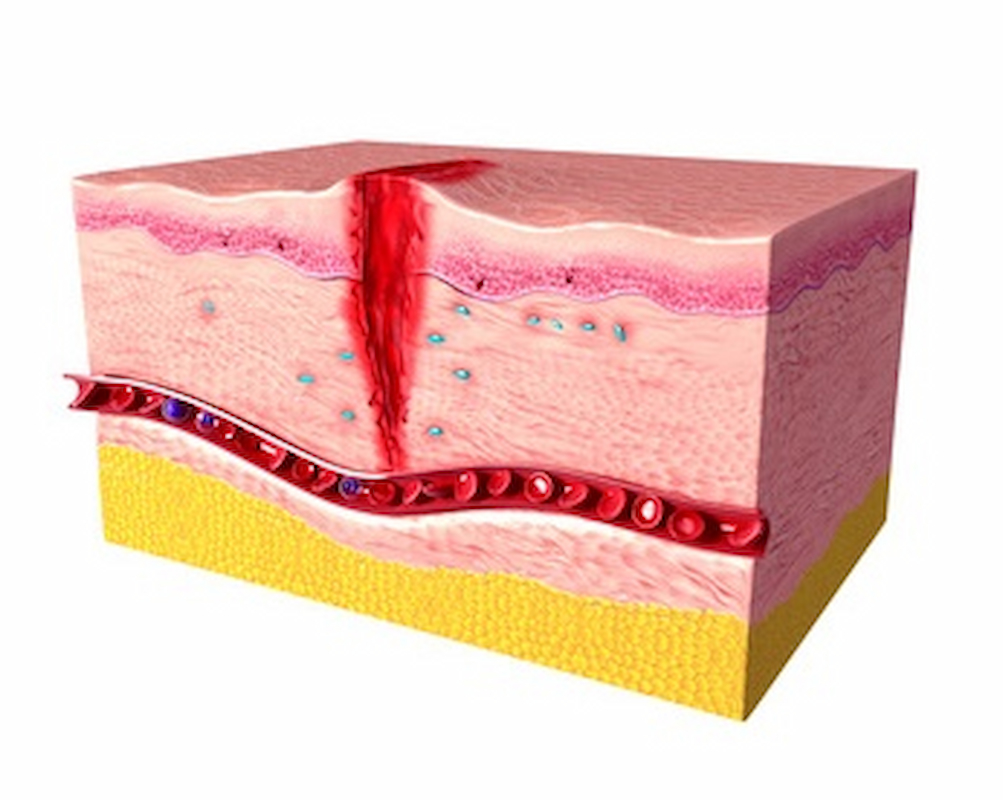
مراحل بهبود زخم پوستی در چهار مرحله اصلی خلاصه می شود.
پوست بزرگترین عضو بدن است و تمام سطح خارجی بدن را می پوشاند که از سه لایه اپیدرم، درم و هیپودرم تشکیل شده است.
ساختار پوست از شبکه پیچیده ای تشکیل شده که به عنوان سد اولیه بدن در برابر عوامل بیماری زا، اشعه ماوراء بنفش و مواد شیمیایی و آسیب های مکانیکی عمل می کند و دما و میزان آب آزاد شده در محیط را تنظیم می کند.
زخم بریدگی یا سوراخی در پوست است. این می تواند فقط یک خراش یا بریدگی بزرگی باشد. زخم پوستی در نتیجه از بین رفتن یکپارچگی لایه اپیدرمی ایجاد می شود. در عین حال ترمیم زخم به معنای بهبود پوست است.
تا انتهای این مقاله با ما همراه باشید تا انواع زخم و تمام مراحل بهبود زخم های پوستی را با هم بررسی کنیم.
انواع زخم ها
تعریف زخم به طور کلی آسیب به یکپارچگی بافت بیولوژیکی از جمله پوست، غشاهای مخاطی و بافت های اندام است. زخم را می توان به زخم باز یا بسته تقسیم کرد:
- زخم بسته: سطح پوست دست نخورده است، اما ممکن است بافت های زیرین آسیب دیده باشند. به عنوان مثال کوفتگی یا هماتوم.
- زخم های باز: پوست شکافته یا ترک خورده و بافت های زیرین در معرض محیط بیرون قرار می گیرند.

مراحل بهبود زخم پوستی
بدن شما یک سیستم پیچیده برای وصله زدن زخم های پوستی دارد. هر مرحله برای بهبود مناسب زخم مورد نیاز است. ترمیم زخم شامل تعدادی بخش و مراحل است که برای ترمیم بدن در کنار هم قرار می گیرند.
بهبود زخم، به عنوان یک فرآیند بیولوژیکی طبیعی در بدن انسان، از طریق چهار مرحله دقیق و بسیار برنامه ریزی شده به دست می آید: هموستاز، التهاب، تکثیر و بازسازی. برای بهبود موفقیت آمیز یک زخم، هر چهار مرحله باید در ترتیب و چارچوب زمانی مناسب اتفاق بیفتد. عوامل زیادی می توانند در یک یا چند مرحله از این فرآیند تداخل داشته باشند و در نتیجه باعث بهبود نامناسب یا اختلال در ترمیم زخم شوند.
مراحل بهبود زخم های پوستی شامل:
مرحله اول از مراحل بهبود زخم های پوستی: توقف خونریزی (هموستاز)
هنگامی که بریدگی، خراش یا زخم دیگری در پوست خود ایجاد می کنید، معمولاً شروع به خونریزی می کند. اولین مرحله از بهبود زخم، توقف خونریزی است. به این حالت هموستاز می گویند.
خون از چند ثانیه تا چند دقیقه پس از ایجاد زخم شروع به لخته شدن می کند. این نوع لخته خون به توقف خونریزی کمک می کند. لخته همچنین به بستن و التیام زخم کمک می کند و باعث ایجاد دلمه می شود.
مرحله 2: پوسته پوسته شدن (لخته شدن)
مرحله لخته شدن و پوسته شدن سه مرحله اصلی دارد:
- رگ های خونی اطراف زخم باریک می شوند. این به توقف خونریزی کمک می کند.
- پلاکتها، که سلولهای لختهکننده خون هستند، به هم میپیوندند تا یک «شاخه» در زخم ایجاد کنند.
- لخته شدن یا انعقاد شامل پروتئینی به نام فیبرین است. این “چسب خون” است که توری برای نگه داشتن پلاک پلاکتی در جای خود می سازد.
- التهاب، که شامل تمیز کردن و بهبودی است.
در این مرحله از مراحل بهبود زخم های پوستی هنگامی که زخم شما دیگر خونریزی نمی کند، بدن می تواند شروع به تمیز کردن و التیام آن کند. ابتدا رگ های خونی اطراف زخم کمی باز می شوند تا جریان خون بیشتری به آن وارد شود.
این ممکن است باعث شود ناحیه ملتهب یا کمی قرمز و متورم به نظر برسد. ممکن است کمی هم گرم باشد.
خون تازه اکسیژن و مواد مغذی بیشتری را به زخم میآورد. گلبول های سفید خون به نام ماکروفاژها به محل زخم می رسند.
ماکروفاژها با مبارزه با هرگونه عفونت به تمیز کردن زخم کمک می کنند. آنها همچنین پیام رسان های شیمیایی به نام فاکتورهای رشد را ارسال می کنند که به ترمیم ناحیه کمک می کند.
ممکن است مایع شفافی را در داخل یا اطراف زخم مشاهده کنید. این بدان معناست که گلبول های سفید خون در حال دفاع و بازسازی هستند.
مرحله سوم
از مراحل بهبود زخم های پوستی: بازسازی (رشد و تکثیر)
هنگامی که زخم تمیز و پایدار شد، بدن شما می تواند شروع به بازسازی محل کند. گلبول های قرمز غنی از اکسیژن برای ایجاد بافت جدید به محل می آیند. این مانند یک کارگاه ساختمانی است، با این تفاوت که بدن شما مصالح ساختمانی خود را می سازد.
سیگنال های شیمیایی در بدن به سلول های اطراف زخم می گویند که بافت های کشسانی به نام کلاژن بسازند. این به ترمیم پوست و بافت های زخم کمک می کند. کلاژن مانند داربستی است که سلول های دیگر را می توان روی آن ساخت.
در این مرحله از بهبودی، ممکن است یک اسکار تازه، برجسته و قرمز مشاهده کنید. جای زخم کم کم رنگش محو می شود و صاف تر به نظر می رسد.
- مطالب مرتبط: بهترین روش برای از بین بردن جای زخم یا اسکار چیست؟
مرحله 4: بلوغ (تقویت)
حتی بعد از اینکه زخم شما بسته و ترمیم شده به نظر می رسد، همچنان در حال بهبود است. زخم صورتی و کشیده یا چروکیده به نظر می رسد. ممکن است در این ناحیه احساس خارش یا سفتی داشته باشید. بدن شما به ترمیم و تقویت این ناحیه ادامه می دهد.
عوامل موثر بر مراحل بهبود زخم های پوستی
عوامل درونی موثر بر مراحل بهبود زخم پوستی:
سن:
اپیدرم با افزایش سن نازکتر میشود و چرخش آهستهتری دارد. تولید کلاژن، الاستین و اسید هیالورونیک نیز با افزایش سن پوست کاهش می یابد. این امر باعث می شود که پوست مسن بیشتر مستعد پارگی و زخم شود. هورمون رشد انسانی نقش بسزایی در بهبود بافت دارد و با افزایش سن نیز کاهش می یابد. هنگامی که پوست مسن تر زخم می شود، به دلیل گردش کندتر کراتینوسیت ها و کاهش جریان خون به درم کندتر بهبود می یابد.
- مطالب مرتبط: میکرونیدلینگ چیست؟
ژنتیک:
افراد بسته به ژنوتیپ خود، مستعد ابتلا به عفونتهای پاتوژنهای خاصی هستند. تنوع باکتری های موجود به طور قابل توجهی با بهبود زخم مرتبط است. هرچه میکروبیوم زخم متنوع تر باشد، زخم سریعتر بسته می شود. در حالی که میکروبیوم یک فرد تا حدودی قابل تغییر است، بسیاری از خط پایه مربوط به ژنوتیپ و میکروبیومی است که شما با آن متولد شدهاید و در طول فرآیند زایمان از آن بذر میگیرید.
خاصیت ارتجاعی پوست و توانایی ریختن کلاژن و فیبرین نیز از نظر ژنتیکی مرتبط است. این فرآیند را می توان در توانایی بدن برای ایجاد اسکار، علائم کشش و چین و چروک مشاهده کرد.
بیماری های سیستمیک:
دیابت، بیماری های عروقی، بیماری های ریوی، شرایط نقص ایمنی یا خود ایمنی، و شرایطی که بر سیستم عصبی خودمختار تأثیر می گذارد. هر دو بخش سمپاتیک و پاراسمپاتیک نقش مهمی در مراحل بهبود زخم های پوستی دارند.
عوامل بیرونی موثر بر مراحل بهبود زخم پوستی:
داروها:
استروئیدها تمام مراحل بهبود زخم های پوستی را به تاخیر می اندازند.
تمام داروهای ضد التهابی غیر استروئیدی طولانی مدت (NSAIDs) با سرکوب پاسخ التهابی، کاهش سنتز کلاژن، کاهش قدرت کششی و افزایش خطر عفونت، بهبود زخم را به تاخیر می اندازد.
داروهای شیمی درمانی با تکثیر سلولی، طولانی شدن التهاب، مهار سنتز پروتئین، و کاهش سنتز کلاژن تداخل دارند.
و داروهای سرکوب کننده ایمنی تشکیل فیبروبلاست را مختل می کنند، خطر عفونت را افزایش می دهند و استحکام کششی زخم را کاهش می دهند.
تغذیه:
نیازهای تغذیه ای برای بهبود بافت بیشتر از سطوح توصیه شده برای نگهداری معمول بافت یا مقدار توصیه شده روزانه (RDA) است. به عنوان مثال تخمین زده می شود که نیاز به آب یک فرد در طول بهبود زخم تقریباً 20 تا 30 درصد بیشتر از نیاز طبیعی آنها است.
استرس و افزایش سطح کورتیزول:
استرس منجر به افزایش بروز عفونت فرصت طلب، کاهش بیان هورمون رشد انسانی، و تاخیر در بهبودی می شود.
خواب:
کمبود خواب با کیفیت می تواند منجر به افزایش تولید کورتیزول، افزایش نرخ بیماری و عفونت، تاخیر در بهبود سد پوست، کاهش تولید هورمون رشد، و اختلال در پتانسیل بهبودی شود.
سیگار:
سیگار منجر به هیپوکسی، ایسکمی بافتی و التهاب عروق خونی در هر مرحله از بهبود زخم می شود.
الکل:
مصرف الکل ترمیم زخم را به تاخیر می اندازد، خطر عفونت را افزایش می دهد، تولید کلاژن را مختل می کند، با اپیتلیال شدن تداخل می کند، و باعث هیپوکسی بافت می شود.
عفونت:
عفونت ها از عوالی هستند که تمام مراحل بهبود زخم های پوستی را تحت تاثیر قرار می دهند.
عفونت باکتریایی: تمام سطوح پوست، از جمله زخم های باز، با باکتری کلونیزه می شوند. برخی از باکتری ها بی ضرر هستند و بخشی از بیوم پوست هستند. آنها برای بهبود زخم ضروری هستند.
عفونت های قارچی: عفونتهای قارچی به بهترین وجه از طریق ضد قارچهای موضعی، تغییرات مکرر پانسمان و جذب کافی از طریق انتخاب پانسمان برای مدیریت تخلیه زخم، مدیریت میشوند.
چاقی:
چاقی مهمترین عامل برای چندین بیماری است. همچنین خطر عفونت زخم، هماتوم، عوارض جراحی، زخم های وریدی و آسیب های فشاری را افزایش می دهد.
خلاصه کلام
زخم پوستی در نتیجه از بین رفتن یکپارچگی لایه اپیدرمی ایجاد می شود. بهبود زخم یک فرآیند بیولوژیکی پیچیده است که شامل هموستاز، التهاب، تکثیر و بازسازی می باشد.
عوامل متعددی می توانند با تأثیرگذاری بر یک یا چند مرحله از مراحل بهبود زخم های پوستی، باعث اختلال در ترمیم زخم شوند و به عوامل موضعی و سیستمیک دسته بندی می شوند. تأثیر این عوامل متقابل نیست. عوامل منفرد یا چندگانه ممکن است در هر یک یا چند مرحله فردی نقش داشته باشند و در نتیجه کلی فرآیند بهبودی نقش داشته باشند.
شما می توانید محصولات ترمیم کننده پوست را به صورت آنلاین خریداری کنید:
امیدواریم از مطالعه این مقاله بهره برده باشید. اگر برای اجرای اصول و راههای مراقبت از پوست به کمک نیاز دارید،به فروشگاه اینترنتی آیریک تجهیز ورود کنید و برای انتخاب بهترین محصولات با کارشناسان آیریک تجهیز در تماس باشید.
 آیریک تجهیز |
آیریک تجهیز |